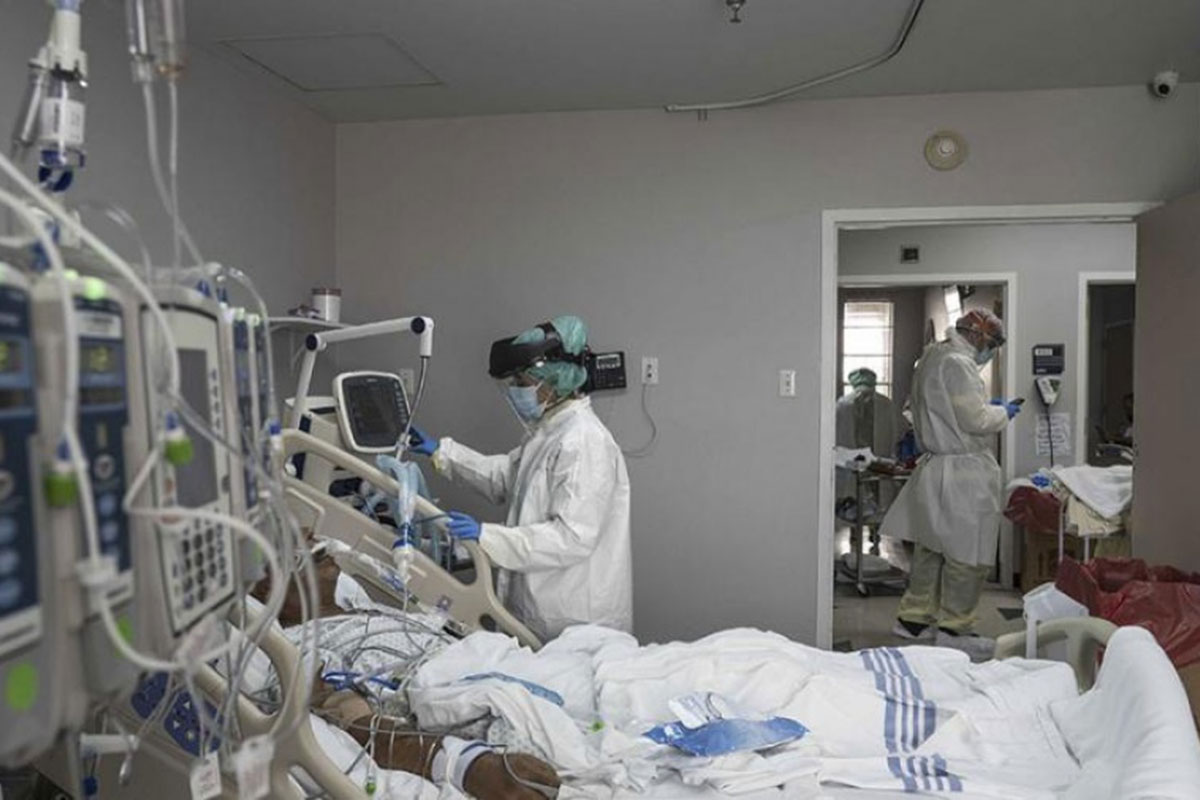
Con niveles por encima del 90% en gran parte del país, la ocupación de camas de terapia intensiva es uno de los factores más señalados para dar cuenta de la gravedad de la situación epidemiológica por la segunda ola de la pandemia de coronavirus. Se contabilizan las camas libres y las camas añadidas en el marco de la emergencia. Menos se habla, en cambio, de quienes rodean a esas camas para atender a los pacientes más graves. Los profesionales lo venían advirtiendo hace años y el cuadro se agravó en pandemia: en la Argentina hay un fuerte déficit de trabajadores de la salud especializados en terapia intensiva, tanto médicos como enfermeros y kinesiólogos.
“Hace más de 10 años que venimos observando que hay un déficit muy importante de especialistas en terapia intensiva. En el país solamente hay 1800, ahora se multiplicaron las camas, pero necesitaríamos más de 5500 terapistas. El déficit es muy importante”, graficó Carina Balasini, miembro de la comisión directiva de la Sociedad Argentina de Terapia Intensiva (SATI). Y advirtió que “desde la primera ola no hubo una iniciativa estatal –de ninguno de los gobiernos- para incentivar la formación de intensivistas. No aumentaron las plazas. No hay más cargos de residencias. No se les aumentó el sueldo en relación a otras especialidades”. En cambio, “se trató de que, a través de cursos cortos, otros médicos aprendan a manejar un respirador, pero falló eso. Porque aprender a manejar un paciente crítico lleva cinco años y no se puede lograr con un curso de unas horas. Tendría que haber un programa en todo el país y ver de qué forma ayudar a que mejore la especialidad”.
“Tendría que estar la materia de terapia intensiva en las facultades, para que el que se recibe lo tenga como opción. Es un trabajo muy estresante, no solo en la pandemia. Todo el tiempo que uno está en el hospital atendemos pacientes críticos, con guardias de 24 horas. Este estilo de vida del médico de terapia intensiva no lo aguantan muchas personas. Tenés que estar todo el tiempo despierto y cualquier error le puede costar la vida al paciente. Por eso siempre criticamos esas guardias: a las 3-4 de la mañana uno ya no puede pensar con claridad”, afirmó Balasini.
Alejandro Risso Vázquez, especialista en Medicina Crítica y Terapia Intensiva, coincidió en que “desde hace varios años a la fecha se estaba observando la falta de médicos, enfermeras y kinesiólogos especializados en áreas críticas y con la llega de la pandemia esto se hizo más visible. La causa es multifactorial, pero las condiciones salariales junto con condiciones laborales precarias hacen que la falta de intensivistas a lo largo y ancho del país año a año se haga más notorio”. En este sentido, sentenció que “la incorporación de camas sin personal especializado pasa a ser un mueble más”.
“Ante la no toma de conciencia sobre cómo modificar la formación, condiciones laborales y salariales de los intensivistas ya somos muchos los médicos que emigraremos a otras áreas que tengan menos carga laboral”, anticipó Risso Vázquez.
“No somos muy visibles”
Balasini recordó que el problema también quedó en evidencia en 2009, durante la epidemia de Gripe A. “Ya en 2007 salió en el diario un aviso diciendo que éramos una especie en extinción. Después de eso no fuimos escuchados y apareció la Gripe A en 2009, donde si bien no salimos a hablar en la tele fuimos los que nos hicimos cargo de la pandemia. En ese momento nadie nos conoció, porque no somos muy visibles. Si no fuera por este contexto, nadie se da cuenta que en la terapia hay un médico que es especialista”. A partir de la crisis actual, la intensivista espera “que esto sea algo bisagra. Para que si viene otra pandemia haya más especialista en terapia. Si en vez de las personas tener multiempleo tuvieran un buen empleo, bien pago, no sería esta vida de locos que no quieren tener los médicos y se elegiría más esta profesión. Mi preocupación máxima es en el futuro quién me va a atender a mí en terapia, porque cada vez hay menos”. Y agregó que “la parte de la mujer en terapia intensiva es también muy estresante: no se contempla el embarazo dentro de las guardias, no se dejan de hacer guardias hasta la licencia. Es realmente muy difícil, la lactancia en terapia es horrorosa”.
Se estima que un 5% de los pacientes con covid positivo llegan a requerir atención en terapia intensiva. Por eso, con las cifras récord de contagios en los últimos días –ayer se superó por primera vez la barrera diaria de los 40 mil- el panorama no es alentador para lo que viene.
“En este momento los hospitales es como que están preparados para covid, el resto disminuyó, pero esos pacientes después van a ser la segunda pandemia. La de los pacientes no covid que van a requerir atención y lo más probable es que se llegue tarde a su tratamiento”, alertó Balasini. Y marcó las especificidades de una terapia intensiva en tiempos de coronavirus: “Antes no teníamos ventilados al 100% de los pacientes; había un 50% y la mortalidad era del 20%. Además este año tenemos pacientes jóvenes, de 30 años, ventilados y muy graves. Aguantan y llegan cuando ya casi no pueden respirar”. Según estimaciones, esta segunda ola la mortalidad en terapia llega a ser del 70%.
Ventilar a un paciente en pandemia tampoco es como solía ser: “Ahora al paciente covid se usa respirarlo en periodos boca arriba y boca abajo, depende la gravedad y lo que veamos en la tomografía. A veces de 10 camas tenemos que dar vuelta al 50% en una mañana. Significa un equipo de 5 personas durante por lo menos media hora, porque hay que tener cuidado que no se abran los tubos, que no se salgan vías y catéter”. Se trata, además, de pacientes de internación prolongada que pueden llegar a estar dos meses en terapia, mientas que el promedio en la pre-pandemia solía ser de 4-5 días.
A esto se agrega un factor dramático, el contacto con la familia. “Los informes generalmente son telefónicos, personalizados y también tenemos la posibilidad de hacer videollamadas. También nos ocupamos de las visitas del último adiós: el familiar tiene ese derecho y nosotros cuando vemos que un paciente se nos está yendo de las manos, hay que avisar a la familia y darle la posibilidad de se pueda despedir. Iniciar el duelo es importantísimo. Si no los ven, es desgarrador”.